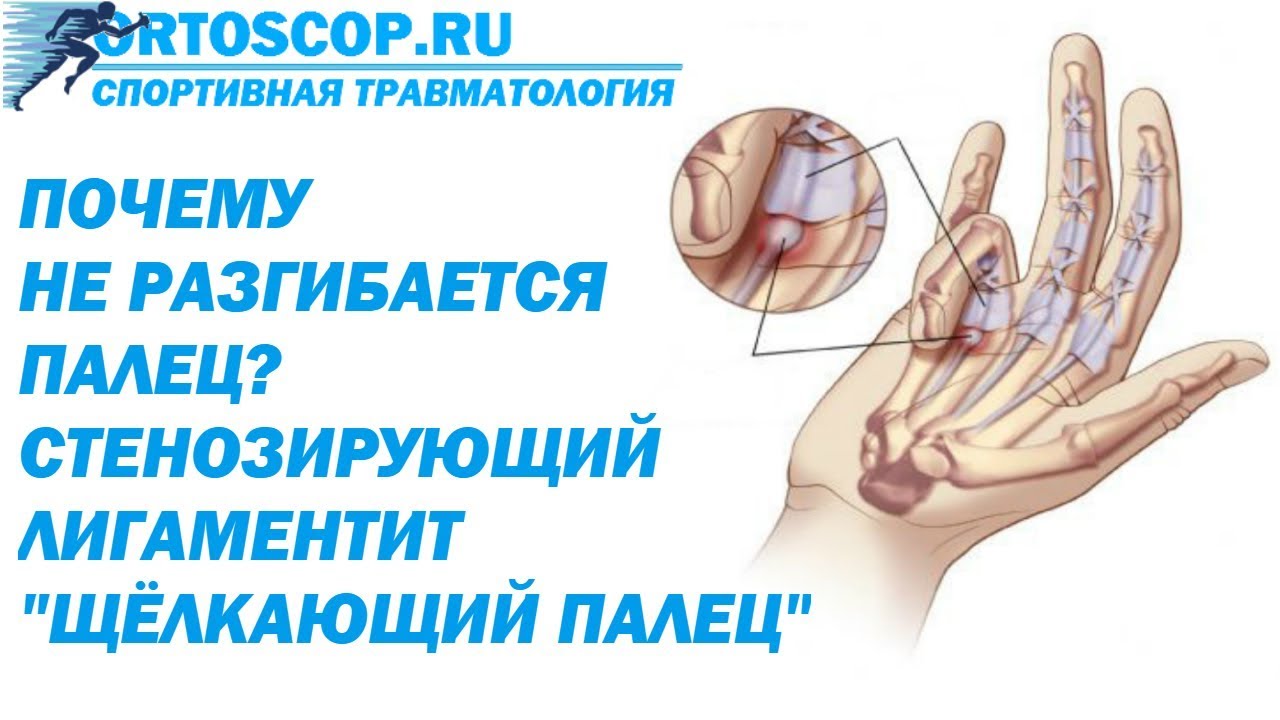
Стенозирующий лигаментит пальцев, или синдром «щелкающего пальца», — распространенное заболевание, вызывающее дискомфорт и ограничение подвижности в пальцах рук. Оно возникает из-за воспаления и утолщения связок, что затрудняет сгибание и разгибание пальцев. В статье рассмотрим основные методы лечения стенозирующего лигаментита, включая консервативные и хирургические подходы, а также советы по профилактике рецидивов. Эти знания помогут читателям эффективно справляться с заболеванием и улучшить качество жизни.
Причины возникновения
Для начала разберемся, как функционирует кисть человека. Сухожилия соединяют мышцы предплечья с пальцами, обеспечивая их движение.
Кольцевидные связки фиксируют сухожилия вдоль фаланг, предотвращая их самопроизвольное разгибание. В этом месте может возникать воспаление, приводящее к утолщению связки. В результате ущемление и деформация сухожилий становятся вторичными проблемами.
Воспаление вызывает отечность, усиливающую компрессию: при значительном отеке свободное движение сухожилия в канале соединительной ткани становится невозможным.
Данная болезнь имеет полиэтиологическую природу, то есть развивается под воздействием множества факторов:
- особенности анатомии кисти у детей,
- иногда сухожилия-сгибатели развиваются быстрее, чем кольцевидные связки, что приводит к давлению связок на растущие сухожилия, образуя утолщения, мешающие свободному скольжению и вызывающие щелчки или затруднения при разгибании пальца,
- стенозирующий лигаментит большого пальца у детей чаще всего проявляется в возрасте от одного до трех лет, реже — до шести лет. Заболевание встречается у 3.3% на каждую 1000 новорожденных,
- врожденные аномалии сухожилий или строения кисти, возникающие из-за нарушений формирования конечностей под воздействием неблагоприятных факторов в утробе,
- генетическая предрасположенность, пол и возраст.
Из-за гормональных особенностей у женщин состояния задержки жидкости в суставной сумке возникают значительно чаще, чем у мужчин. К таким состояниям относятся гормональные изменения во время беременности или климакса. Особенно подвержены этим расстройствам женщины в возрасте 40-45 лет.
- воспалительные, аутоиммунные и хронические заболевания могут нарушать обмен углеводов и пуринов. Это приводит к отложению солей мочевой кислоты в суставах или накоплению патологического белка в соединительных тканях. К таким заболеваниям относятся ревматоидный артрит, подагра, полиартрит, ревматизм и сахарный диабет.
- особенности профессиональной деятельности. В группу риска входят люди, выполняющие хватательные или удерживающие движения, что увеличивает нагрузку на большой и указательный пальцы.
- травмы. Сильные ушибы, вывихи и переломы пальцев могут повысить риск развития лигаментита, особенно при наличии инфекции в близлежащих тканях или суставах. Микротравмы могут привести к рубцовому сморщиванию анулярных связок и нарушению функций кистей и рук.
Врачи подчеркивают, что лечение стенозирующего лигаментита пальцев требует комплексного подхода. На ранних стадиях заболевания рекомендуется консервативная терапия, включающая физиотерапию, противовоспалительные препараты и кортикостероидные инъекции. Эти методы помогают снизить воспаление и облегчить симптомы. Важно также изменить активность пациента, чтобы избежать повторных травм. Если консервативные методы не дают результата, может потребоваться хирургическое вмешательство для освобождения сжатых структур и восстановления функции пальца. Своевременное обращение за медицинской помощью и соблюдение рекомендаций специалистов играют ключевую роль в успешном лечении и восстановлении.
Эксперты в области ортопедии и ревматологии подчеркивают важность комплексного подхода к лечению стенозирующего лигаментита пальцев. В начальных стадиях заболевания рекомендуется консервативное лечение, включая физиотерапию, применение противовоспалительных препаратов и кортикостероидов. Эти методы помогают уменьшить воспаление и облегчить боль.
При отсутствии улучшений или прогрессировании симптомов специалисты могут рекомендовать инъекции стероидов в область пораженного сухожилия. В более запущенных случаях, когда консервативные методы не приносят результата, может потребоваться хирургическое вмешательство для освобождения сжатого сухожилия.
Важно, чтобы пациенты следовали рекомендациям врачей и не игнорировали симптомы, так как ранняя диагностика и лечение значительно повышают шансы на успешное восстановление функции пальцев.

Симптомы патологического состояния
Признаки заболевания ярко выражены:
- у основания больного пальца прощупывается болезненное выпуклое уплотнение,
- симптом «складного ножа»: при сгибании сухожилие, проходящее под утолщенной связкой, задерживается в движении, а при разгибании – слышен характерный щелчок,
- трудно или невозможно разогнуть палец,
- болевые ощущения возникают при осмотре ладони, иногда «отдают» в предплечье,
- ноющий характер боли, усиливающийся при сгибании-разгибании,
- при надавливании на основание пальца – боль становится острее,
- кисть часто немеет, уменьшается чувствительность поврежденного пальца,
- отечность,
- кожные покровы становятся бледными, часто возникает синеватый оттенок.
| Метод лечения | Описание | Показания/Противопоказания |
|---|---|---|
| Консервативное лечение (без операции) | Физиотерапия (УВЧ, магнитотерапия, лазерная терапия), иммобилизация (шины, ортезы), медикаментозная терапия (НПВС, глюкокортикоиды), лечебная гимнастика | На начальных стадиях заболевания, при отсутствии выраженного болевого синдрома и ограничении движений. Противопоказано при выраженном воспалении, гнойных процессах. |
| Инъекции глюкокортикоидов | Введение кортикостероидов непосредственно в пораженный сустав. | При выраженном болевом синдроме и воспалении. Противопоказано при инфекционных процессах, аллергии на глюкокортикоиды, сахарном диабете, остеопорозе. |
| Хирургическое лечение | Разрезание утолщенной связки, освобождение сухожилия. | При неэффективности консервативного лечения, выраженном ограничении движений, деформации пальца. |
| Лечебная гимнастика | Специальные упражнения для улучшения подвижности пальцев и укрепления мышц кисти. | На всех этапах лечения, как в качестве самостоятельного метода, так и в комплексе с другими. |
Интересные факты
Стенозирующий лигаментит, также известный как «пальцевой триггер» или «триггерный палец», представляет собой состояние, при котором происходит воспаление и утолщение сухожилий, что приводит к затруднению сгибания и разгибания пальца. Вот несколько интересных фактов об этом состоянии и его лечении:
-
Причины и предрасположенность: Стенозирующий лигаментит чаще всего встречается у людей, занимающихся повторяющимися движениями пальцев, например, у музыкантов, спортсменов или работников, использующих инструменты. Также это состояние может быть связано с определенными заболеваниями, такими как диабет или ревматоидный артрит.
-
Методы лечения: Лечение стенозирующего лигаментита может варьироваться от консервативных методов, таких как физиотерапия и использование противовоспалительных препаратов, до инъекций кортикостероидов для уменьшения воспаления. В более тяжелых случаях может потребоваться хирургическое вмешательство для освобождения сжатого сухожилия.
-
Эффективность упражнений: Исследования показывают, что регулярные упражнения на растяжение и укрепление пальцев могут значительно улучшить состояние и уменьшить симптомы стенозирующего лигаментита. Однако важно выполнять их под руководством специалиста, чтобы избежать усугубления проблемы.
Эти факты подчеркивают важность ранней диагностики и комплексного подхода к лечению стенозирующего лигаментита для достижения наилучших результатов.

Особенности диагностики
При подозрении на стенозирующий лигаментит следует обратиться к ортопеду-травматологу. Специалист проанализирует историю болезни, проведет осмотр и назначит исследования для диагностики, такие как рентген, МРТ или УЗИ. В некоторых случаях могут потребоваться лабораторные анализы для выявления причины воспалительного процесса.
Правильная диагностика важна, так как лигаментит может проявляться схожими симптомами с другими заболеваниями. Необходимо отличать лигаментиты от неврологических нарушений.
Неврологические причины могут указывать на повреждение нервного ствола. Например, «когтистая лапа» связана с поражением срединного нерва, а не с воспалением.
Схожие клинические проявления также могут наблюдаться при дегенеративных и дистрофических заболеваниях суставов.
Таким образом, точная диагностика — важный шаг к выздоровлению и должна проводиться квалифицированным специалистом.
Стенозирующий лигаментит пальцев — распространенная проблема. Люди делятся опытом лечения и реабилитации, подчеркивая, что ранняя диагностика критична для успешного лечения. Рекомендуется обращаться к врачу при первых признаках, таких как боль и ограничение подвижности. Методы лечения включают физиотерапию, массаж и специальные упражнения для укрепления мышц.
Положительный эффект инъекций кортикостероидов помогает снизить воспаление. Однако не все согласны с необходимостью хирургического вмешательства, считая его последним средством. Важно учитывать индивидуальные особенности организма: то, что помогло одному, может не подойти другому. Рекомендуется прислушиваться к своему телу и не игнорировать симптомы, чтобы избежать осложнений.
Стадии развития болезни
Стенозирующий лигаментит развивается постепенно и протекает с характерными изменениями. При классификации этапов заболевания выделяют 4 стадии.
- стадия I – появляется щелчок при движении, ограничение подвижности пальца возникает редко. Ярко выражены болевые ощущения,
- стадия II – разгибание пальца возможно только с усилием. На этом этапе сухожилие утолщается и появляется характерное уплотнение у основания пальца. Для этого периода характерно волнообразное течение, спад и нарастание клинических симптомов,
- стадия III – палец постоянно зафиксирован в согнутом положении,
- стадия IV – необратимая стадия, окончательная деформация сустава.
Лечение
Способы терапии лигаментита зависят от стадии заболевания. В некоторых случаях требуется хирургическое вмешательство, в других — лечение стенозирующего лигаментита возможно без операции.
Консервативный метод
Если заболевание выявлено на ранней стадии, то возможно применение консервативного лечения. Пораженный участок обездвиживают на 2 недели для восстановления связки.
Лечащий врач назначает нестероидные противовоспалительные средства и гормональные препараты. Они купируют болевой синдром и воспаление, снимают отечность. Также проводится сопутствующая физиотерапия: фонофорез, озокерит, магнитотерапия.
СПРАВКА. Из-за инъекций кортикостероидов у детей в ряде случаев возникают осложнения: атрофия кожных покровов в области постановки уколов, гиперпигментация кожи, в редких случаях – разрыв связки.
Оперативное вмешательство
Когда консервативные методы не дают результата, врач решает о хирургическом вмешательстве. Хирург отделяет кольцевую связку и пересекает её, стараясь не повредить сухожилия.
После операции на рану накладывается асептическая повязка и фиксируется ладонная шина. Швы удаляются через 12 дней.
Лечение лигаментита у детей методом Шастина
Кандидат медицинских наук Шастин Николай Павлович разработал метод лечения лигаментита, который называется малоинвазивной лигаментотомией. Его особенность состоит в рассечении связки, мешающей движению сухожилия, точечным проколом без широкого разреза кожи.
Операция проходит амбулаторно под местной анестезией и занимает не более десяти минут. Для прокола используется одноразовый запатентованный инструмент (патент изобретения № 2308896, РФ).
Малая травматичность метода позволяет ребенку двигать пальцем сразу после операции, что помогает избежать вторичного рубцового стенозирования.
Это большой плюс метода, ведь начать движение сразу невозможно при обычном хирургическом вмешательстве. В первое время возможно небольшое ограничение разгибания, но полный объем постепенно восстановится.
Через сутки повязку снимают, у основания пальца могут наблюдаться небольшой отек и гематома.
Ребенка осматривают один раз, на третий день после манипуляции. Необходимости в дополнительном наблюдении не возникает.
Из рекомендаций – следуетуделять большое внимание чистоте рук больного. Мыть руки с мылом разрешено только с четвертого дня после операции.
Начальные стадии позволяют использовать при стенозирующем лигаментите лечение народными средствами и вспомогательными домашними процедурами. Если палец щелкает при разгибании, но этот щелчок не сопровождается еще острыми болевыми ощущениями, то будет полезно заняться состоянием сухожилий, связок и в целом мышечной ткани рук.
Лечение массажем
Перед началом процедуры сделайте теплую ванночку для рук: смешайте 2 чайные ложки морской соли с литром воды. Для улучшения эффекта добавьте 1-2 капли эфирного масла шалфея или тысячелистника. После ванночки аккуратно обсушите руки салфеткой.
ВНИМАНИЕ! У процедуры есть свои требования и последовательность. Обучите человека, который будет выполнять массаж.
- Начните массаж с круговых поглаживаний тыльной стороны ладони.
- Осторожно растяните ладонь больной руки, отводя пальцы в стороны.
- Поддерживая кисть снизу, подтяните пальцы к запястью и в течение минуты выполняйте круговые движения с легким нажимом.
- Приподнимите руку пациента за запястье, опирая ее на локоть. Нежно надавите на кисть большим пальцем и верните ее в исходное положение.
- Аккуратно отклоните кисть больного назад, избегая болевых ощущений.
- Положите руку ладонью вверх и массируйте запястье круговыми движениями, постепенно спускаясь к основанию мизинца.
- Разместите большие пальцы с внешней стороны кисти пациента. Выполняйте круговые движения с легким нажимом, перемещая большие пальцы в стороны.
- Поочередно разотрите все пальцы штрихообразными движениями.
- Массируйте каждый палец круговыми движениями.
- В завершение массажа разотрите ладонь.
Чередуйте поглаживания, разминания и растирания во время массажа.
Гимнастика кистей рук
Для укрепления аппарата руки делайте гимнастику ежедневно, комплекс выполняйте утром и вечером.
Каждое упражнение выполняется 1-2 минуты:
-
соберите пальцы в кулак, большой палец положите сверху на собранные пальцы. Задержите это положение 30-60 секунд,
- прижать руки на уровне груди, кисти —, ладонями друг к другу, предплечья образуют прямую линию. Поочередно давите пальцами одной руки на вторую, заставляя немного отклоняться,
- уперев локтевой сустав в стол, выполняйте вращения кистей в разные стороны,
- поиграйте на невидимой дудочке, перебирая пальцами,
- положите руку на стол ладонью вниз. Аккуратно распрямите пальцы, прижимая их к поверхности. Не торопитесь и не напрягайте суставы,
- сожмите некрупный мяч, зафиксируйте движение на 10секунд и отпустите,
- стяните резинкой большой палец и ладонь. Отводите палец в сторону, преодолевая сопротивление резинки, задерживаясь в пиковой точке на 30 секунд.
Прогревающие процедуры
Прогревание улучшает кровообращение и восстанавливает функциональность кисти. Один из простых методов — использование сухого тепла.
Для этого разогрейте поваренную или морскую соль, заверните ее в плотную натуральную ткань. Разместите кисть на твердой поверхности ладонью вверх и приложите компресс с солью. Держите до полного остывания соли. После процедуры аккуратно размять кисть, сделать массаж и обработать специальным лекарственным средством.
Парафинотерапия
Парафин широко применяется для лечебных процедур в посттравматические периоды, потому что быстро застывает и образует защитную пленку. Тепловое воздействие получается щадящим, длительным и равномерным. Процедура длится 30 минут. После парафиновой аппликации кисть разотрите мазью, маслом или настойкой.
ВНИМАНИЕ! Растапливать парафин можно только на водяной бане, потому что при высокой температуре он подгорает, чадит и может воспламениться.
Лечение средствами народной медицины
На начальной стадии заболевания можно использовать методы, основанные на целебных свойствах растений.
Эти средства облегчают боль, уменьшают воспаление и обладают расслабляющим и согревающим эффектами.
Народные методы лечения суставов следует применять только после консультации с врачом.
Компресс с отваром девясила
Залейте одним литром воды 6 чайных ложек измельченных корней девясила. Доведите до кипения, убавьте температуру и продолжайте отваривать на небольшом огне 20 минут. Полученный отвар процедите, укутайте в теплое одеяло и настаивайте, пока не станет из горячего —, теплым. В этом настое смочите подходящую салфетку и положите на пораженный участок. Компресс сверху накройте пленкой и оберните теплой повязкой, подойдет махровое полотенце.
Ванночка с отваром подорожника
Залейте семена подорожника горячей водой в пропорции 100 мл на 1 чайную ложку семян. Дайте настою настояться 1 час. Затем перелейте его в удобную емкость и добавьте 3 капли масла календулы. Рекомендуется держать поражённую руку в ванночке около 15 минут, затем аккуратно промокните её бумажным полотенцем и нанесите мазь по вашему выбору.
Солевая ванночка
Смешайте теплую воду и крупную морскую соль из расчета 1 столовая ложка соли на литр воды. Дождитесь полного растворения соли и добавьте несколько капель любого хвойного масла. Опускать кисть нужно целиком.
В процессе будет полезно аккуратно перебирать пальцами, несильно сжимать и разжимать обратно кулак. При возникновении болевых ощущений – просто подержите руку в солевом растворе. Солевая ванночка должна расслаблять, а не приносить дискомфорт.
Лечебные грязи и глина
Разведите порошок лечебной глины по инструкции до кремообразной массы, затем добавьте 5 чайных ложек яблочного уксуса. Нанесите смесь толстым слоем на пораженный палец, начиная от основания и двигаясь к кончику. Оберните палец пленкой и наденьте варежку для утепления. Держите компресс два часа, обеспечив руке покой и избегая физических нагрузок.
Домашняя мазь с календулой
Соцветия календулы разотрите в порошок и смешайте в равных объемах с гипоаллергенным кремом, подойдет детский. Переложите получившуюся мазь в емкость с крышкой и поставьте в темное сухое место. Средство перед применением настаивайте не менее суток.
Мазь с полынью
На водяной бане растопите 100 г жировой основы, затем добавьте 50 г измельченной полыни.
Держите смесь на горячей бане еще 10 минут, затем снимите с плиты, переложите в герметичную емкость и дайте застыть. Храните мазь в холодильнике.
Рекомендуется использовать жировую основу животного происхождения. Например, барсучий жир отлично подходит для приготовления мази.
Мазь из кавказского морозника
Смешайте морозник кавказский с жидким мёдом в соотношении 1:1. Добавьте чайную ложку растительного масла и щепотка порошка горчицы. Массу подогрейте на водяной бане. Средство применяется перед сном для купирования болевых ощущений.
Растирка с лавандой
Смешайте высушенные цветы лаванды с растительным маслом в пропорции 1:2 и поместите на водяную баню на 1-1,5 часа. Процеживать настой не нужно, просто перелейте его в емкость.
Этот масляный настой подходит для наружных растираний.
Компресс из неспелого картофеля
Для приготовления такого лекарства возьмите клубни неспелого картофеля зеленого цвета. Такой картофель непригоден в пищу, зато эффективно снимает болевые ощущения. Сырой клубень натрите на крупной терке, заверните в марлю и используйте как компресс.
Меры профилактики
Лигаментит – сложное заболевание, сопровождающееся сильной болью и часто требующее хирургического вмешательства. Профилактика важна, особенно для группы риска.
Рекомендованные меры профилактики:
- знание о заболевании, его симптомах и последствиях,
- снижение физической нагрузки, регулярные перерывы и смена положения рук, особенно для группы риска,
- соблюдение рекомендаций по охране здоровья и гигиене труда,
- выполнение профилактической гимнастики и массажа,
- предотвращение травм и микротравм, а также своевременное обращение к врачу.
Заключение
Помните, что обращение к врачу при первых симптомах заболевания и правильная постановка диагноза избавят от большинства возможных осложнений. Предупредить расстройство, не дать развиться внезапно и стремительно – не так трудоемко, как его последующее лечение.
Рекомендации по реабилитации после лечения
Реабилитация после лечения стенозирующего лигаментита пальцев играет ключевую роль в восстановлении функции руки и предотвращении рецидивов заболевания. Важно следовать рекомендациям врача и придерживаться комплексного подхода к восстановлению. Ниже приведены основные аспекты реабилитации.
1. Ограничение физической активности
В первые недели после лечения рекомендуется ограничить физическую активность, особенно те виды деятельности, которые могут нагружать пальцы и кисть. Это поможет избежать повторного воспаления и даст возможность тканям зажить. Важно избегать поднятия тяжестей и выполнения повторяющихся движений, которые могут вызвать дискомфорт.
2. Упражнения для пальцев
После периода покоя необходимо постепенно вводить упражнения для пальцев. Начинать следует с простых движений, таких как сгибание и разгибание пальцев, а также растяжка. Упражнения должны выполняться медленно и без резких движений. Рекомендуется выполнять их 2-3 раза в день по 10-15 повторений. Постепенно можно увеличивать сложность упражнений, добавляя сопротивление, например, с помощью резинок.
3. Физиотерапия
Физиотерапевтические процедуры могут значительно ускорить процесс восстановления. К ним относятся ультразвуковая терапия, магнитотерапия и электрофорез. Эти методы помогают уменьшить воспаление, улучшить кровообращение и способствуют заживлению тканей. Рекомендуется проходить курс физиотерапии под наблюдением специалиста.
4. Использование ортезов
В некоторых случаях может быть рекомендовано использование ортезов или специальных бандажей для поддержки пальцев. Они помогают ограничить движение в суставе, что способствует уменьшению нагрузки на воспаленные ткани. Ортезы следует носить в течение дня, особенно во время выполнения физических задач.
5. Контроль боли и отека
Важно контролировать уровень боли и отека в области пальцев. При необходимости можно использовать нестероидные противовоспалительные препараты (НПВП) для облегчения симптомов. Однако перед началом приема любых медикаментов следует проконсультироваться с врачом.
6. Постепенное возвращение к обычной деятельности
По мере улучшения состояния и уменьшения болевых ощущений можно постепенно возвращаться к обычной деятельности. Важно следить за реакцией организма и не перегружать пальцы. Если возникают боли или дискомфорт, следует уменьшить нагрузку и обратиться к врачу.
7. Регулярные осмотры у врача
Регулярные визиты к врачу необходимы для контроля за процессом восстановления. Специалист сможет оценить состояние пальцев, при необходимости скорректировать программу реабилитации и дать дополнительные рекомендации. Это особенно важно в случае возникновения новых симптомов или ухудшения состояния.
Следуя данным рекомендациям, пациенты могут значительно улучшить свои шансы на успешное восстановление после лечения стенозирующего лигаментита пальцев и вернуться к полноценной жизни без ограничений.
Вопрос-ответ
Что такое стенозирующий лигаментит и как он проявляется?
Стенозирующий лигаментит — это воспалительное заболевание, которое затрагивает сухожилия пальцев, вызывая их утолщение и сужение канала, через который они проходят. Основные симптомы включают боль, отек и затруднение при сгибании или разгибании пальцев, а также характерный щелчок при движении.
Какие методы лечения применяются для стенозирующего лигаментита?
Лечение стенозирующего лигаментита может включать консервативные методы, такие как покой, ледяные компрессы, противовоспалительные препараты и физиотерапия. В более тяжелых случаях может потребоваться инъекция кортикостероидов или хирургическое вмешательство для освобождения сжатого сухожилия.
Как долго длится восстановление после лечения стенозирующего лигаментита?
Время восстановления зависит от выбранного метода лечения и индивидуальных особенностей пациента. При консервативном лечении улучшение может наступить в течение нескольких недель, тогда как после хирургического вмешательства восстановление может занять от нескольких недель до нескольких месяцев, включая реабилитацию и восстановление функции пальца.
Советы
СОВЕТ №1
Обратитесь к врачу для точной диагностики. При первых симптомах стенозирующего лигаментита, таких как боль или щелчки в пальцах, важно проконсультироваться с врачом, чтобы исключить другие возможные заболевания и получить правильное лечение.
СОВЕТ №2
Используйте лед и покой для уменьшения воспаления. При обострении симптомов рекомендуется прикладывать лед к пораженному участку на 15-20 минут несколько раз в день и избегать чрезмерной нагрузки на пальцы.
СОВЕТ №3
Регулярно выполняйте специальные упражнения для пальцев. Упражнения на растяжение и укрепление могут помочь улучшить подвижность и снизить симптомы. Обратитесь к физиотерапевту для получения индивидуальной программы упражнений.
СОВЕТ №4
Рассмотрите возможность использования противовоспалительных препаратов. Нестероидные противовоспалительные средства (НПВС) могут помочь снизить боль и воспаление. Однако перед их применением обязательно проконсультируйтесь с врачом.