Первичный гиперпаратиреоз — эндокринное заболевание, вызванное избыточной продукцией паратиреоидного гормона, что нарушает обмен кальция и фосфора. Статья охватывает диагностику и лечение этого состояния, включая современные методы выявления, клинические проявления и терапевтические подходы. Понимание первичного гиперпаратиреоза и своевременное обращение к врачу могут улучшить качество жизни пациентов и предотвратить осложнения, такие как остеопороз, почечнокаменная болезнь и сердечно-сосудистые расстройства.
Статистика
Распространённость заболевания составляет 3,2–7,8 случаев на 100 тысяч человек. Мужчины и женщины заболевают в молодом возрасте одинаково, но с возрастом женщины страдают от этой патологии чаще.
Первичный гиперпаратиреоз встречается среди всех слоёв населения, но чаще фиксируется у людей старше 55 лет.
Мнение специалиста:
Для диагностики и лечения первичного гиперпаратиреоза необходим комплексный подход и высокая квалификация врачей. Для точного диагноза требуется биохимический анализ крови, а также ультразвуковое и радиоизотопное обследование паращитовидных желез. Лечение может включать хирургическое вмешательство при выраженной форме заболевания и медикаментозную терапию. Специалисты рекомендуют пациентам обращаться к эндокринологу для своевременной диагностики и эффективного лечения.
Эксперты в области эндокринологии подчеркивают важность ранней диагностики первичного гиперпаратиреоза, так как это заболевание может привести к серьезным осложнениям, включая остеопороз и почечнокаменную болезнь. Основными методами диагностики являются анализы на уровень паратиреоидного гормона и кальция в крови, а также визуализационные исследования, такие как УЗИ и сцинтиграфия. Лечение, как правило, хирургическое, и направлено на удаление гиперпаратиреоидной железы. В случаях, когда операция невозможна, могут быть рекомендованы медикаментозные методы, включая бисфосфонаты и кальцитонин. Важно, чтобы лечение проводилось под контролем опытных специалистов, что позволяет минимизировать риски и улучшить качество жизни пациентов.

Как диагностировать первичный гиперпаратиреоз ?
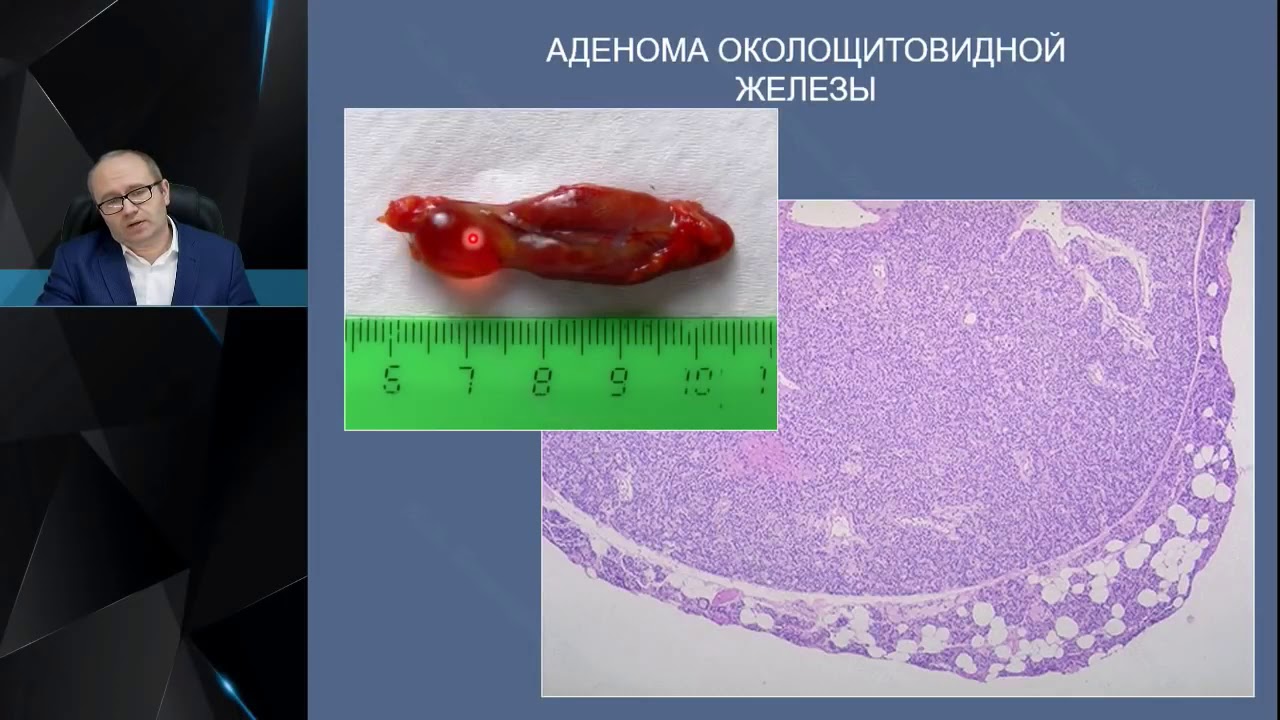
Чаще всего, в 85% случае, ПГПТ возникает вследствие развития аденомы одной из четырёх паращитовидных желез (ПЩЖ). В остальных случаях происходит гиперплазия ПЩЖ или же множественные аденомы.
Определяют наличие опухоли при помощи ультразвуковой методики. Исследование точно в 95%, но если железа весит менее 0,5 г, точность метода снижается до 30%. В таком случае применяется сцинтиграфия. Метод чувствителен в различных случаях от 75 до 100%. При сцинтигграфии аденома, также не всегда выявляется. В таких ситуациях прибегают к компьютерной томографии органов головы и шеи.
Лабораторные методики исследования ПЩЖ
В качестве маркёров нарушения функции паращитовидных желез используются следующие показатели анализа мочи:
- уровень паратгормона;
- уровень ионизированного и свободного кальция;
- уровень щелочной фосфатазы и креатинина;
- уровень фосфора, кальция в суточной моче;
- уровень витамина Д.
Интересные факты
Вот несколько интересных фактов о диагностике и лечении первичного гиперпаратиреоза:
-
Необычные симптомы: Первичный гиперпаратиреоз может проявляться не только классическими симптомами, такими как усталость и боли в костях, но и менее очевидными признаками, такими как депрессия, запоры и частые мочеиспускания. Эти симптомы могут затруднять диагностику, так как они могут быть связаны с другими заболеваниями.
-
Роль витамина D: В лечении первичного гиперпаратиреоза важную роль играет витамин D. У пациентов с этим заболеванием часто наблюдается дефицит витамина D, что может усугублять симптомы. В некоторых случаях назначение витамина D может помочь улучшить состояние пациента и снизить уровень кальция в крови.
-
Хирургическое вмешательство: Наиболее эффективным методом лечения первичного гиперпаратиреоза является хирургическое удаление пораженной паращитовидной железы. Однако, в зависимости от состояния пациента и наличия сопутствующих заболеваний, могут быть рассмотрены и другие методы, такие как медикаментозная терапия, направленная на контроль уровня кальция и предотвращение осложнений.

Осложнения ПГПТ и их патогенез
При данной патологии страдают костно-мышечная система, желудочно-кишечный тракт и мочевыделительная система. Часто наблюдаются сердечно-сосудистые заболевания.
При поражении мышц и костей возникают симптомы остеопороза: изменение минеральной плотности костной ткани и развитие вторичного остеопороза.
Паратгормон разрушает кости, активируя остеокласты, что ведет к разрушению костной структуры. Это приводит к преобладанию дегенеративных процессов над восстановительными и вызывает остеопороз.
Паратгормон также влияет на почечные канальцы, уменьшая реабсорбцию фосфора, что приводит к его увеличенному выделению с мочой и снижению уровня в плазме крови.
Изменения в костной ткани могут варьироваться от легких до тяжелых, проявляясь в виде незначительной деформации костей или полного разрушения тел позвонков и других костных структур.
В результате пациенты отмечают боли в костях, мышечную слабость и замедление роста у детей.
Рентгеновская диагностика костных осложнений первичного гиперпаратиреоза
Точной методикой диагностики костных осложнений ПГПТ является двухэнергетическая рентгеновская абсорбциметрия дистальной части лучевой кости. Диагностика плотности кости проводится именно в этой области потому, что снижение МПКТ здесь более значимое.
В процессе рентген-диагностики при тяжёлых формах заболевания можно выявить:
- кистозно-фиброзную остеодистрофию;
- субпериостальную резорбцию костной ткани.
Висцеральные осложнения на фоне ПГПТ возникают из-за наличия гиперкальциемии, которая впоследствии приводит к нефрокальцинозу, а это состояние в свою очередь ведёт к почечной недостаточности.
Почти у 60% пациентов с ПГПТ встречается мочекаменная болезнь (МКБ).Если камни в почках обнаружены, аденому паращитовидной железы обязательно нужно удалять, и никаких других вариантов лечения нет. Оперативное лечение не избавляет от возможного рецидива МКБ, который может развиться на протяжении 10 лет. Именно поэтому всем пациентам с ПГПТ проводят УЗИ почек и определяют скорость клубочковой фильтрации.
Осложнения со стороны сердца и сосудов
Одним из распространённых сосудистых осложнений является артериальная гипертензия (АГ). У пациентов с ПГПТ её распространённость составляет 15–50%. При тяжёлой форме ПГПТ наблюдается кальцификация артерий и сердечных клапанов, что приводит к гипертрофии левого желудочка.
Осложнения со стороны ЖКТ
Поражение ЖКТ связано с гиперкальциемией напрямую. Это состояние способствует повышению выработки соляной кислоты и гастрина. У половины пациентов отмечено появление пептических желудочных язв, а также язв двенадцатиперстной кишки. Язвенная болезнь у пациентов с ПГПТ проявляется тошнотой, рвотой, болью в эпигастрии, стремительным похудением вплоть до анорексии. Желудочно-кишечные осложнения выявляют при помощи эндоскопических методов исследования.
| Диагностический критерий | Результат, указывающий на первичный гиперпаратиреоз | Лечебные мероприятия |
|---|---|---|
| Уровень паратгормона (ПТГ) в сыворотке крови | Повышен (>65 пг/мл, норма зависит от лаборатории) | Хирургическое удаление паратиреоидной аденомы или гиперплазии (при показаниях) |
| Уровень кальция в сыворотке крови | Повышен (>10,5 мг/дл) | Медикаментозная терапия (бисфосфонаты, кальцитонин) для контроля уровня кальция при противопоказаниях к операции или в ожидании операции |
| Уровень фосфора в сыворотке крови | Понижен (<2,5 мг/дл) | Коррекция уровня кальция и фосфора |
| Уровень креатинина в сыворотке крови | Может быть повышен (при нефрокальцинозе) | Лечение сопутствующей почечной недостаточности |
| Плотность костной ткани (Денситометрия) | Снижена (остеопения или остеопороз) | Препараты, повышающие плотность костной ткани (бисфосфонаты, денсумаб) |
| УЗИ шеи | Обнаружение паратиреоидной аденомы или гиперплазии | Хирургическое удаление паратиреоидной аденомы или гиперплазии (при показаниях) |
| Сцинтиграфия паращитовидных желез | Локализация гиперфункционирующей паращитовидной железы | Хирургическое удаление паратиреоидной аденомы или гиперплазии (при показаниях) |
| Клиническая картина | Гиперкальциемия, почечные камни, остеопороз, мышечная слабость, психологические расстройства | Лечение симптомов, коррекция уровня кальция |
Опыт других людей
Диагностика и терапия первичного гиперпаратиреоза получают положительные отзывы. Пациенты отмечают, что современные технологии позволяют быстро и точно выявить заболевание. Комплексный подход к лечению, включающий медикаменты и хирургические процедуры, способствует устойчивой ремиссии. Благодаря раннему обращению за помощью и квалифицированному лечению люди возвращаются к активной жизни.
Тактика лечения и ведения больных с ПГПТ
Первичный
гиперпаратиреозподразделяется на две формы: манифестную и мягкую. Мягкая же включает в себя малосимптомную и асимптомную субформы.
Мягкая форма
Диагностика мягкой формы заболевания включает:
- уровень кальция в крови, превышающий норму не более чем на 0,25 ммоль/л или нормальный уровень кальция;
- отсутствие повреждений внутренних органов;
- снижение плотности костной ткани;
- отсутствие спонтанных патологических переломов в анамнезе.
Количество пациентов с мягкой формой заболевания достигло 80% от общего числа заболевших. У 40% пациентов с нормокальциемической формой наблюдается увеличение кальция в моче, мочекаменная болезнь и снижение плотности костей, что приводит к частым низкотравматичным переломам.
Лечение малосимптомной формы без случаев переломов в анамнезе обычно консервативное с медикаментозной терапией.
Рекомендуется диета с ограничением кальция (800-1000 мг в сутки) и увеличение потребления жидкости до 2 литров в день. При снижении минеральной плотности костей назначаются препараты фосфора.
Необходимо регулярное наблюдение с определением уровня:
- паратгормона;
- кальция;
- креатинина;
- экскреции кальция с мочой.
Ежегодно проводятся УЗИ почек и денситометрия.
В лечении используется деносумаб, эффективный как ингибитор остеокластов.
Манифестная форма
Диагностируется манифестная форма на основании следующих критериев:
- уровень кальция в крови превышает верхнюю границу нормы боле. чем на 0,25 ммоль/л;
- имеются различные виды осложнений: костные, висцеральные, смешанные.
Если уровень кальция в крови превышает 3 ммоль/л у пациента может развиться психотическое состояние. Гиперкальциемический криз развивается при цифрах кальция в крови 3,5-4,0 ммоль/л, причём данное состояние чревато летальным исходом в половине случаев.
Манифестная форма лечится оперативно. После операции возникает стойкая или преходящая гипокальциемия, поэтому пациентам необходимо принимать препараты витамина Д и кальция.
Есть состояния, когда манифестная форма ведётся консервативно. Это:
- рецидивирующий
гиперпаратиреоз; - атипично расположенная аденома паращитовидной железы;
- тяжёлые сопутствующие заболевания, при которых противопоказана операция;
- нерадикально проведенная операция;
- нет возможности визуализации аденомы на сцинтиграфии и при других методах исследования.
Пациенты наблюдаются активным методом. Диагностические инструментальные исследования проводятся раз в год.
Из лекарственных средств назначается аллостерический модулятор кальцийчувствительного рецептора — цинакальцет. Дозировка препарата контролируется анализами крови на содержание общего и ионизированного кальция, фосфора и магния.
ПГПТ и множественные эндокринные неоплазии (МЭН-синдром)
Иногда первичный гиперпаратиреоз (ПГПТ) является частью множественной эндокринной неоплазии (МЭН), обычно с аутосомно-доминантным наследованием. Это указывает на важность наследственности в развитии патологии. При МЭН могут возникать опухоли в различных эндокринных органах.
ПГПТ — серьезное заболевание, способное привести к инвалидности. Раннее выявление и хирургическое удаление опухолей паращитовидных желез помогают избежать осложнений. Однако в некоторых случаях операция может быть невозможна по различным причинам.
Прогноз и качество жизни пациентов с первичным гиперпаратиреозом
Первичный гиперпаратиреоз (ПГПТ) является эндокринным заболеванием, характеризующимся избыточной продукцией паратиреоидного гормона (ПТГ) паращитовидными железами. Это состояние может приводить к различным метаболическим нарушениям, включая гиперкальциемию, остеопороз и нефролитиаз. Прогноз и качество жизни пациентов с ПГПТ зависят от множества факторов, включая тяжесть заболевания, наличие сопутствующих патологий и эффективность лечения.
Согласно современным исследованиям, при своевременной диагностике и адекватном лечении прогноз для пациентов с первичным гиперпаратиреозом в целом благоприятный. Хирургическое вмешательство, направленное на удаление гиперфункционирующей паращитовидной железы, является основным методом лечения и может привести к полному выздоровлению. У большинства пациентов после операции наблюдается нормализация уровня кальция и ПТГ, что значительно улучшает общее состояние здоровья и качество жизни.
Однако, если заболевание не диагностируется или не лечится, оно может привести к серьезным осложнениям, таким как остеопороз, который увеличивает риск переломов, а также к хроническим заболеваниям почек. Эти осложнения могут существенно ухудшить качество жизни пациентов, ограничивая их физическую активность и вызывая постоянные болевые синдромы.
Качество жизни пациентов с ПГПТ также зависит от психоэмоционального состояния. Многие пациенты испытывают тревогу и депрессию, связанные с хроническим заболеванием и его последствиями. Поэтому важно не только физическое, но и психологическое сопровождение пациентов. Психотерапия и поддержка со стороны медицинских работников и близких могут сыграть ключевую роль в улучшении общего состояния и качества жизни.
Кроме того, регулярное наблюдение и мониторинг состояния здоровья после лечения являются важными аспектами, которые помогают предотвратить рецидивы и контролировать возможные осложнения. Пациенты должны проходить регулярные обследования, включая анализы крови на уровень кальция и ПТГ, а также оценку состояния костной ткани.
В заключение, прогноз для пациентов с первичным гиперпаратиреозом в большинстве случаев благоприятный, особенно при ранней диагностике и адекватном лечении. Однако для достижения оптимального качества жизни необходимо учитывать не только физические аспекты, но и психологические, обеспечивая комплексный подход к лечению и реабилитации пациентов.
Вопрос-ответ
Как лечить первичный гиперпаратиреоз?
Единственным радикальным методом лечения первичного гиперпаратиреоза является оперативное вмешательство. При одиночной аденоме околощитовидной железы производится ее удаление. При увеличении нескольких околощитовидных желез – субтотальная паратиреоидэктомия (почти полное удаление паращитовидных желез).
Какое исследование нужно провести в первую очередь при гиперпаратиреозе?
При подозрении на гиперпаратиреоз проводится как лабораторная, так и инструментальная диагностика. После тщательного опроса и осмотра пациента направляют на анализы крови и мочи. При первичном гиперпаратиреозе в плазме крови у пациента отмечается повышение уровня кальция и снижение концентрации фосфатов.
Какой метод лечения первичного гиперпаратиреоза наиболее эффективен?
Хирургическое вмешательство. Операция по удалению гиперфункции паращитовидных желез — единственный надежный способ лечения первичного гиперпаратиреоза. Врачи рекомендуют операцию пациентам с явными симптомами или осложнениями заболевания.
Как отличить первичный гиперпаратиреоз от вторичного?
Первичный гиперпаратиреоз (ПГПТ) возникает в результате автономной продукции ПТГ опухолью ОЩЖ и сопровождается повышением уровня кальция сыворотки крови. Вторичный гиперпаратиреоз (ВГПТ) является результатом компенсаторного повышения продукции ПТГ в ответ на снижение уровня кальция в сыворотке крови.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям щитовидной железы или паращитовидных желез. Это поможет выявить первичный гиперпаратиреоз на ранней стадии и начать лечение вовремя.
СОВЕТ №2
Обратите внимание на симптомы, такие как усталость, слабость, частые мочеиспускания и боли в костях. Если вы заметили у себя эти признаки, не откладывайте визит к врачу для диагностики и возможного обследования на гиперпаратиреоз.
СОВЕТ №3
Следите за уровнем кальция в крови и регулярно проводите анализы, если у вас уже диагностирован гиперпаратиреоз. Это поможет контролировать состояние и корректировать лечение при необходимости.
СОВЕТ №4
Обсудите с врачом возможные варианты лечения, включая хирургическое вмешательство и медикаментозную терапию. Понимание всех доступных методов поможет вам принять обоснованное решение о лечении.












